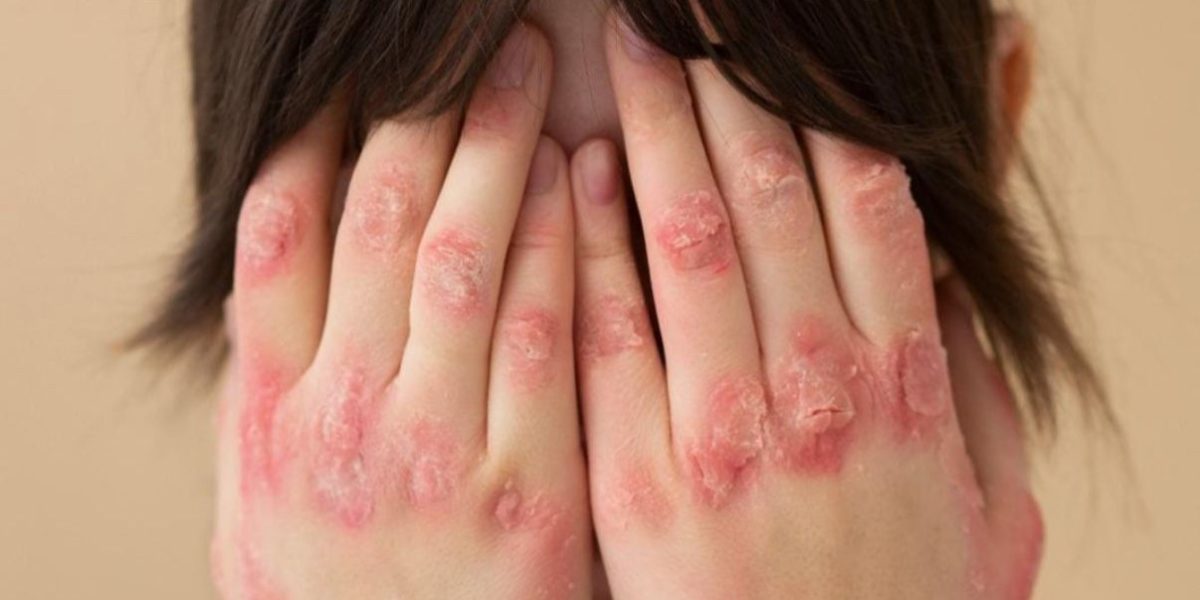
Cansaço que não passa, dores nas articulações, manchas na pele que pioram com o sol. Em muitos casos, é assim que o lúpus começa a dar sinais. A doença, que atinge principalmente mulheres entre 20 e 45 anos, pode demorar a ser identificada justamente porque seus sintomas variam bastante de uma pessoa para outra.
De acordo com a Sociedade Brasileira de Reumatologia, entre 150 mil e 300 mil brasileiros convivem com o lúpus eritematoso sistêmico (LES). Embora também apareça em homens, crianças e idosos, a maioria dos diagnósticos ocorre no público feminino.
Caracterizado como uma enfermidade inflamatória multissistêmica, o lúpus surge quando o sistema imunológico passa a produzir autoanticorpos que atacam tecidos saudáveis do próprio organismo. Esse processo pode provocar inflamação persistente e atingir diferentes órgãos, como pele, articulações, rins, pulmões, coração, sangue e sistema nervoso central.
Entre os tipos mais conhecidos estão o lúpus cutâneo, que se manifesta principalmente por lesões dermatológicas, e o lúpus sistêmico, que envolve órgãos internos. A chamada “asa de borboleta”, vermelhidão nas bochechas e no dorso do nariz, é um dos sinais clássicos, mas não o único. Manchas avermelhadas em áreas expostas ao sol, fadiga persistente, dores articulares e febre recorrente também podem indicar a doença.
A dermatologista Joice Göebel, professora da Universidade Católica de Pelotas (UCPel/HUSFP) destaca que os primeiros sinais do lúpus costumam surgir na pele, muitas vezes antes de qualquer manifestação interna. Lesões em áreas expostas ao sol e quadros persistentes de fotossensibilidade funcionam como alerta inicial, tornando o dermatologista peça-chave no diagnóstico precoce e no encaminhamento para investigação especializada. “A pele tem esse ponto-chave, porque a gente consegue, a partir daí, identificar a doença de uma forma precoce e direcionar o paciente para acompanhamento com o reumatologista, com o nefrologista, para evitar a progressão que tende a ser muito reservada, e ter, se a gente não trata, desfechos mais graves.”
A fotossensibilidade é considerada um dos principais sinais de alerta. A radiação ultravioleta, especialmente a UVA, presente ao longo de todo o dia, pode atuar como gatilho para o surgimento ou agravamento da doença em pessoas geneticamente predispostas. Infecções, determinados medicamentos e períodos prolongados de estresse também estão entre os fatores associados.
Nem sempre o diagnóstico é simples, pois os sintomas podem surgir aos poucos, e os exames laboratoriais nem sempre mostram alterações logo no início. Por isso, a avaliação clínica cuidadosa e o seguimento ao longo do tempo são decisivos.
Quando não controlado, o lúpus pode levar a complicações importantes, como inflamação nos rins (nefrite lúpica), alterações no sangue, problemas cardíacos, pulmonares e manifestações neurológicas. Apesar de não haver cura, há tratamentos capazes de controlar a atividade da doença e reduzir o risco de danos permanentes, incluindo medicamentos imunossupressores e terapias mais recentes.
Göebel reforça que a adesão ao acompanhamento médico contínuo é determinante para a qualidade de vida dos pacientes. Segundo ela, é comum que algumas pessoas, após estabilizarem o quadro e perceberem melhora dos sintomas, interrompam o tratamento por conta própria, uma decisão que pode favorecer recaídas e novas complicações. A dermatologista destaca que o lúpus é uma doença crônica, sem cura, e que o controle depende da manutenção regular das consultas e da terapia prescrita. Informação, diagnóstico precoce e tratamento contínuo seguem sendo as principais estratégias para reduzir o impacto do lúpus no Brasil.